Der spezielle Fall
Der Unterkiefer-Seitenzahnbereich regio 35-36 in vertikaler und vor allem horizontaler Richtung im Zuge des Zahnverlustes deutlich resorbiert.
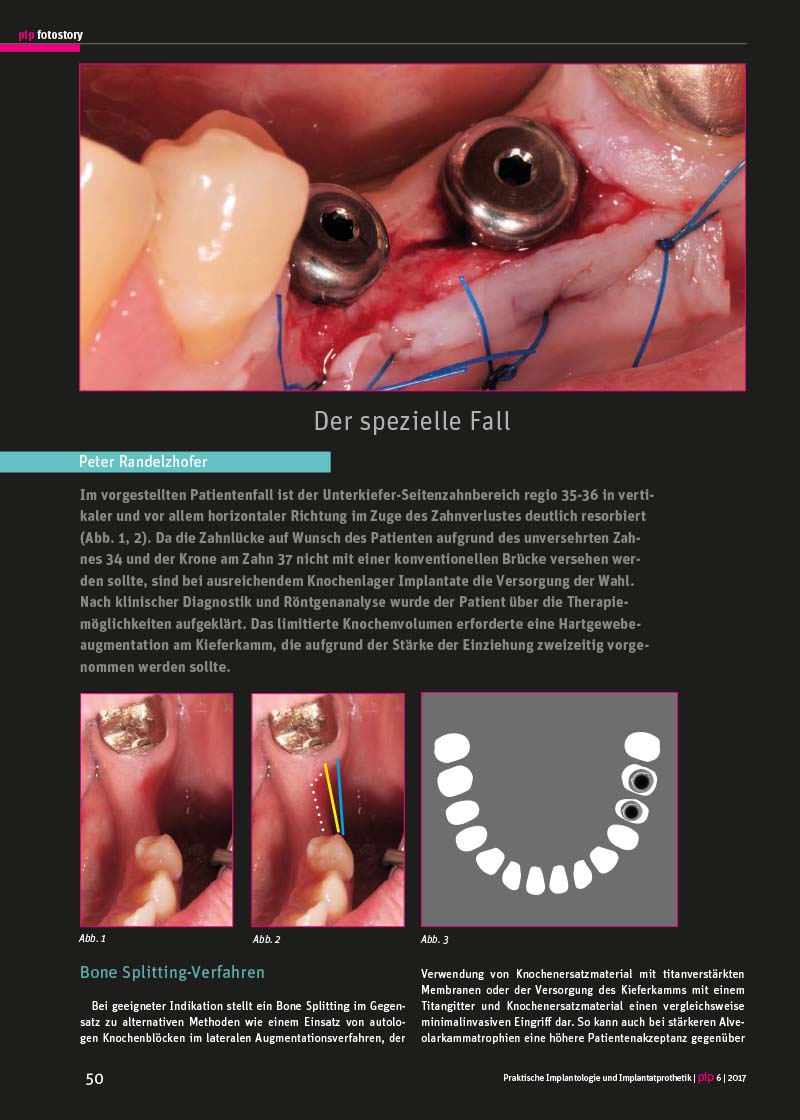
Im vorgestellten Patientenfall ist der Unterkiefer-Seitenzahnbereich regio 35-36 in vertikaler und vor allem horizontaler Richtung im Zuge des Zahnverlustes deutlich resorbiert (Abb. 1, 2). Da die Zahnlücke auf Wunsch des Patienten aufgrund des unversehrten Zahnes 34 und der Krone am Zahn 37 nicht mit einer konventionellen Brücke versehen werden sollte, sind bei ausreichendem Knochenlager Implantate die Versorgung der Wahl. Nach klinischer Diagnostik und Röntgenanalyse wurde der Patient über die Therapiemöglichkeiten aufgeklärt. Das limitierte Knochenvolumen erforderte eine Hartgewebeaugmentation am Kieferkamm, die aufgrund der Stärke der Einziehung zweizeitig vorgenommen werden sollte.
Bone Splitting-Verfahren
Bei geeigneter Indikation stellt ein Bone Splitting im Gegensatz zu alternativen Methoden wie einem Einsatz von autologen Knochenblöcken im lateralen Augmentationsverfahren, der Verwendung von Knochenersatzmaterial mit titanverstärkten Membranen oder der Versorgung des Kieferkamms mit einem Titangitter und Knochenersatzmaterial einen vergleichsweise minimalinvasiven Eingriff dar. So kann auch bei stärkeren Alveolarkammatrophien eine höhere Patientenakzeptanz gegenüber implantologischen Eingriffen erreicht werden. Entscheidend sind eine ausreichende vestibuläre und orale periimplantäre Knochenstärke mit ausreichender Restknochenhöhe. Aufgrund seiner besseren Vorhersagbarkeit und des geringeren Morbiditätsrisikos entschied sich die Patientin für das Bone Splitting.
Das atrophische knöcherne Lager wird dabei durch Aufspaltung und Verstärkung des Kieferknochens verbreitert. Im besonderen Fall in pip wird die Technik des genannten Verfahrens mit verzögerter simultaner Implantation in regio 35 und 36 vorgestellt (Abb. 3).
Chirurgie
In Schritt I. wurde, wie von Prof. Dr. Evers beschrieben, ein kortikales Fenster ausgeschnitten (Knochenscheibe, Fa. Hager & Meisinger, Piezochirurgisches Instrument, Fa. Mectron) anschließend kontrolliert frakturiert und vorsichtig aufgedehnt (Abb. 4). Nach acht Wochen konnte der jetzt sehr weiche Knochen in Schritt II. sehr gut mit entsprechendem Bone Spreading Schrauben (Fa. Hager & Meisinger) aufgedehnt werden (Abb. 5). Ein 3.8 mm Screw Line Implantat für die Prämolarenregion und ein 4.3 mm Screw Line für die Molarenregion (K-Serie, beides Fa. Camlog) (Abb. 9, 10, 11) wurden in den ortsständigen Knochen inseriert (Abb. 6, 7). Für den langfristigen Strukturerhalt sollte dem Resorptionsschutz der bukkalen Lamelle besondere Beachtung geschenkt werden. Daher wurde der bukkale Anteil des Kieferkamms mit Knochenersatzmaterial (Bio-Oss, Fa. Geistlich) und autologem Knochen – gesammelt mit den Formbohrern ohne Kühlung bei sehr wenig Umdrehungen (Abb. 8) – aufgebaut und mit einer Kollagenmembran (Bio-Gide, Fa. Geistlich) abgedeckt.
Freilegung
Nach vier Monaten erfolgte im dritten Schritt die Freilegung. Der Kieferkamm war mittels Augmentationsmaßnahmen nicht so breit wie vor der nach Zahnverlust aufgetretenen Resorption, auch war die keratinisierte Gingiva nicht auf dem Niveau der Nachbarzähne. Bei der Freilegung werden diese für den langfristigen funktionalen und ästhetischen Erhalt des Implantates bedeutenden Parameter daher kontrolliert und ggf. korrigiert. Eine Spaltlappentechnik mit dem Ziel einer Zurückversetzung der keratinisierten Gingiva löst die Problematik. Dabei ist es von großer Bedeutung, dass das Periost um die Implantate bei diesem Eingriff nicht tangiert wird. Die Qualität der Gingiva wird ebenso wie das Volumen des bukkalen Anteils des Kieferkammes dabei deutlich verbessert. Der Kieferkamm gewann horizontal an Dicke, gemäß der Breite des Verschiebelappens sind dies 1-2 mm mehr (Abb. 12-13). Das Ergebnis ist im Vergleich zur ursprünglichen Kieferbreite erfreulich (Abb. 14).
Diese Technik ist in unserer Praxis Standard, um die Implantatfälle möglichst optimal für eine prothetische Versorgung vorzubereiten. Im Sinne des Patienten wurde eine minimalinvasive Technik zur Verbreiterung des schmalen Kieferkamms gewählt, der Rest an fehlendem Volumen wird über die Augmentation von Weichgewebe kompensiert.
Abformung
Zwei bis drei Wochen nach Abheilung der um die Implantate sekundär heilenden Wunde erfolgte die Abformung (Durelon, Fa. Espe) in Schritt IV. mit der Repositionstechnik. Zum besseren Erhalt des krestalen Knochenniveaus wurde die Prothetik mit durchmesserreduziertem Aufbau (Platform Switching) eingesetzt. Bei 3.5 mm oder mehr Gingivahöhe (Abb. 15b) verfahren wir immer auf diese Weise. Ziel ist es auf Gingivaniveau eine anatomische Wurzelform zu bekommen. Mit dem verwendeten CAD/CAM-Verfahren und der Einbringung der individuell gefertigten Titanabutments (Dedicam, Fa. Camlog) bei 30 Ncm ist das Ergebnis gut geglückt (Abb. 15a, c-e, 17). Ein Jahr nach Insertion sieht das Weichgewebe rund um einen gut ausgeformten Kieferkamm sehr zufriedenstellend aus (Abb. 16).
Sinterverbundkronen zur Chipping-Prophylaxe
Über eventuell zurückbleibende Zementreste ist nach dem Einsetzen der Arbeit bei diesem Design sicherlich nicht zu diskutieren. Die Kronen wurden in einem Schritt in einer Sinterverbundtechnik hergestellt und mit Durelon Zement (Fa. Espe) definitiv eingesetzt. Sinterverbundkronen sind Kronen, die aus zwei verschieden hergestellten Bauteilen mit einer niedrig schmelzenden Keramik zusammengefügt werden (Dcm Hot Bond, Fa. Dental Balance) (Abb. 19c). Das sehr stabile Zirkondioxidgerüst wird mit dem bemalten (Abb. 19d) Schmelzanteil aus Lithiumdisilikat verbunden. Chipping ist aufgrund der nicht vorhandenen Schichttechnik bei der Keramik ausgeschlossen. Daten aus unserer Praxis zeigen bei 100 Patienten in 99 % eine überzeugende komplikationslose Prothetik (Publikation in Präparation: Abb. 19a, 19b).
Das Röntgenbild (Abb. 18) zeigt gut integrierte Implantate und eine stabile Situation, zumindest in zwei Dimensionen. Die Kronen im unteren Bildabschnitt zeigen Zirkondioxid-Innenstrukturen mit Lithiumdisilikat, im Querschnitt ist die Klebefuge mit dem Hot Bond gut zu erkennen.
Besonders hat uns das Ergebnis sieben Jahre nach Insertion der Prothetik im Abschlussbild dieses Patientenfalles gefallen (Abb. 20). Die überweisende Zahnärztin hat in der Zwischenzeit die metallische Zahnkrone regio 37 in eine Zirkondioxidkrone ausgetauscht. Die Weichgewebsverhältnisse um unsere Implantate haben sich stabilisiert und sehen so gesund aus, wie wir es uns nur wünschen konnten. Mit dem Plus an Gingiva hat sich eine Papille zwischen den Implantaten etabliert. Wir können davon ausgehen, dass die Situation auch in den nächsten Jahren so bleibt. Um die Stabilität und der Gesundheit der Implantate auch in Zukunft zu sichern, nutzen wir chairside das Perio Safe. Mit diesem wird nach einem standardisiertem Protokoll chairside ein Test auf spezifische, auf Gewebedestruktion hinweisende Parameter vorgenommen. Transmitterstoff ist hierbei das MMP-8, das ab einer gewissen Konzentration Kollagenasen aktiviert, welche das periimplantäre Gewebe zerstören. Dieser Test kann lokal an jedem Implantat einzeln durchgeführt werden.
Praktische Implantologie und Implantatprothetik PIP Fotostory
Juni 2017
Dr. Peter Randelzhofer